Para alcançar e manter um sono de qualidade, é preciso entender que cada etapa da vida tem suas peculiaridades.
Dormir, uma das mais elementares necessidades do organismo, pode estar associado a prazer e tormento – quem dorme bem talvez não consiga compreender a real dimensão do impacto de uma noite em claro ou de um período de repouso não reparador. O sono foi um dos destaques da programação do 15º Congresso sobre Cérebro, Comportamento e Emoções, realizado em Gramado, na Serra, entre os dias 20 e 23 de junho, como tema de três mesas-redondas. Profissionais das áreas de neurologia, geriatria e medicina do sono discutiram a importância de dormir bem, as características típicas do sono da infância à velhice e os problemas mais comuns que perturbam as noites de descanso.
– O sono é a atividade mais importante das nossas vidas, ocupando um terço delas. Quem tem 90 anos dormiu 30, só que a qualidade desse um terço tem se perdido ao longo dos anos – constata a professora da Universidade Federal de São Paulo (Unifesp) Monica Levy Andersen, diretora de Ensino e Pesquisa do Instituto do Sono, também na capital paulista, em uma entrevista coletiva para a imprensa.
Magda Lahorgue Nunes, neurologista infantil, professora da Escola de Medicina da Pontifícia Universidade Católica do Rio Grande do Sul (PUCRS) e vice-diretora do Instituto do Cérebro (InsCer), apresenta dados preocupantes: dependendo do país, o número de pessoas que se queixa de noites maldormidas pode chegar quase à metade da população. Estima-se que a chamada insônia subjetiva (quando o paciente relata que não dorme bem) afete entre 20% e 40% das pessoas. A partir do momento em que se procura ajuda médica e se obtém o diagnóstico de insônia, baseado no Manual Diagnóstico e Estatístico dos Distúrbios Mentais (DSM, na sigla em inglês), o percentual cai, passando a oscilar entre 14% e 20%, o que, aponta a médica, ainda é uma quantidade muito significativa.
– As pessoas em geral, na nossa sociedade, dormem mal. Estamos frente a duas epidemias, depressão/ansiedade e insônia, e elas andam muito juntas – comenta Magda.
Cada fase, uma necessidade
Para alcançar e manter um sono de qualidade, é preciso entender que cada fase da vida tem suas peculiaridades. Conhecendo-as, é possível saber o que é esperado que aconteça e o que deve ser interpretado como sinal de que algo não vai bem.
Nas crianças maiores, nos adultos e nos idosos, o sono é um ciclo bem dividido de luz e escuro, vigília e sono. Ficamos acordados de dia e dormimos à noite, regidos pelo ciclo circadiano (período de 24 horas em que se completam as atividades biológicas do corpo humano). Para os bebês, esse processo é diferente – eles obedecem ao ciclo ultradiano (vários ciclos se repetem em um mesmo dia), ou seja, eles dormem, acordam, mamam, dormem, acordam, mamam. No primeiro mês após o nascimento, essas fases duram de três a quatro horas. Com o avançar do tempo, o sono vai evoluindo e se consolidando em blocos cada vez mais longos à noite, até que, ao completar um ano ou um ano e pouco, a criança deve conseguir manter um bloco contínuo de sono de cerca de seis horas.
Infância
A criação de um excelente hábito pode começar a partir dos seis meses, ponto em que a criança, se ainda não deixou o quarto dos pais, pode ser transferida para o berço em seu próprio quarto. É importante que ela entre no cômodo enquanto ainda estiver acordada e adormeça na cama, para evitar um susto provocado por uma troca de lugares que não tenha percebido.
Ao longo da infância, os adultos servem de exemplo também em seus hábitos de repouso. Se na casa ninguém tem hora fixa para nada, indo para a cama a cada dia em um horário diferente, os pequenos podem acabar entrando no mesmo ritmo desregrado: hoje, se deitam às 21h, amanhã, ficam jogando videogame até as 23h, depois, chegam a ultrapassar a meia-noite por conta da presença de visitas para jantar em um dia de semana, quando devem estar cedo no colégio na manhã seguinte.
– A grande questão é a falta de limite. A criança precisa de uma rotina, que tem de ser imprimida pela família – orienta a neurologista infantil Magda Lahorgue Nunes.
É fundamental pôr em prática a higiene do sono, uma série de hábitos que auxiliam a obter um repouso de qualidade e que servem para crianças e adultos. Ao anoitecer, é indicado diminuir os ruídos e as luzes dos ambientes, reduzir a intensidade das atividades e das brincadeiras, evitar brigas, não fazer refeições pesadas e próximas do horário de ir para a cama. Eletrônicos devem ser desligados entre uma hora e uma hora e meia antes. Levar celular para a cama, nem pensar.
Adolescência
Na adolescência, ocorre uma leve desregulação de origem hormonal no ciclo circadiano que provoca um retardamento, fazendo com que a vontade de dormir apareça mais tarde. Mais uma vez, destaca-se aqui a importância do estabelecimento de uma rotina, especialmente em relação ao uso frenético do celular. Nesse período da vida, aumenta muito a incidência de distúrbios do sono por falta de controle dos pais – é comum que os adolescentes passem longas horas trancados no quarto, sem que a família saiba o que estão fazendo. Doenças emocionais psiquiátricas como a depressão também têm potencial para perturbar o sono. E o bullying, que pode começar ainda na infância, é outro gatilho para noites em claro ou maldormidas, cujas consequências podem se refletir no humor, na memória, na cognição e no desempenho escolar, além de provocar sonolência em excesso durante o dia.
Adultos
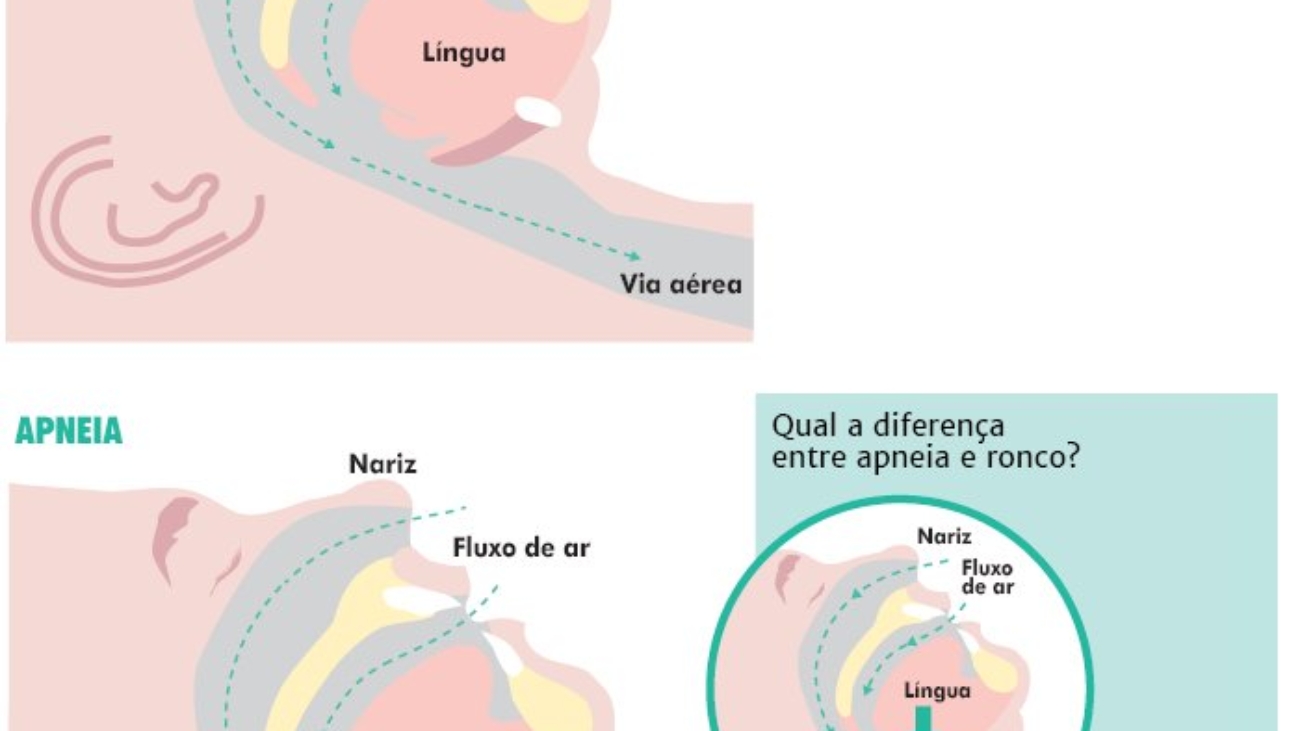
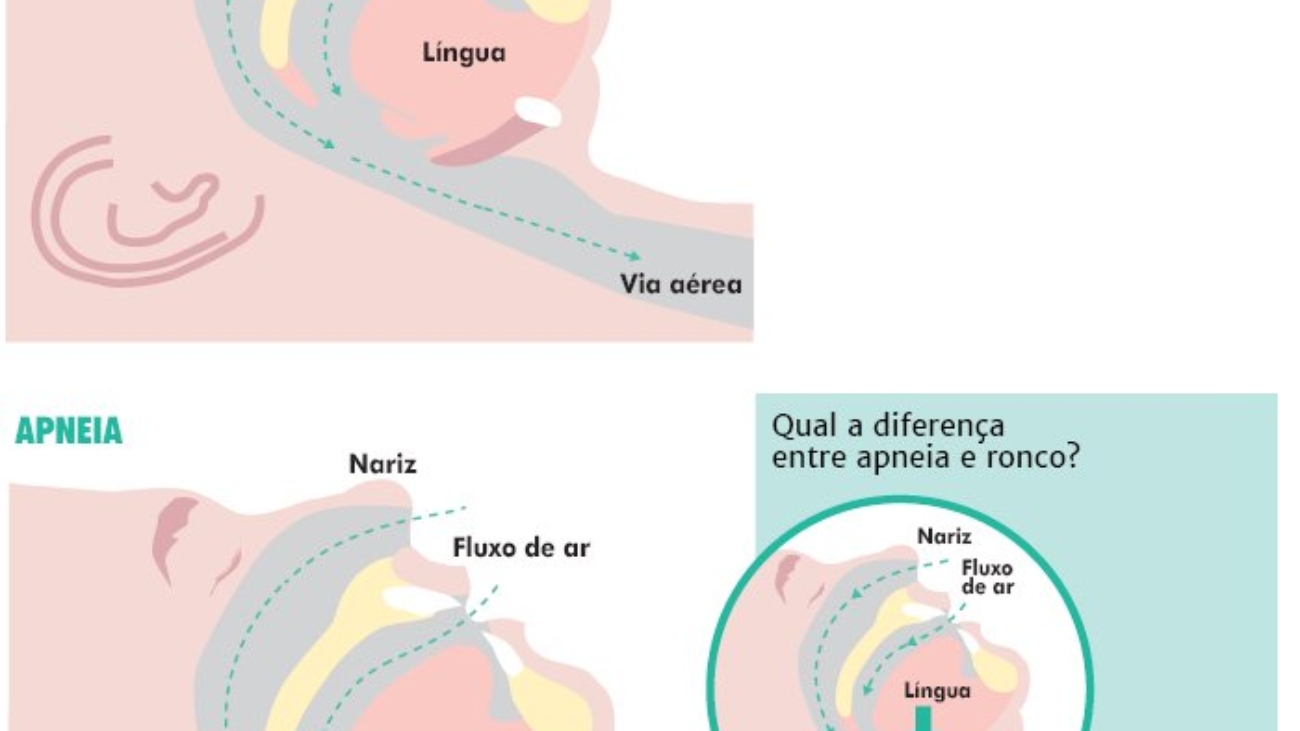
Para o grupo dos adultos, são esperadas entre sete e nove horas de sono por noite. Ao deitar, o adormecimento precisa se dar em até 30 minutos. Questões emocionais e problemas não resolvidos, quando “levados” para a cama, são grandes obstáculos para dormir, e o ideal é tentar não pensar nas pendências nessa hora. Dificuldades para manter o sono exigem a orientação de um especialista, que investigará possíveis problemas, como apneias obstrutivas do sono (breves interrupções na respiração) e a síndrome das pernas inquietas (caracterizada por movimento periódico das pernas, sensação dolorosa – tipo cãibra – em membros inferiores ao se deitar, fragmentação do sono e sonolência diurna excessiva).
Velhice
Na velhice, o idoso experimenta o contrário do que acomete o adolescente: há um avanço de fase no ciclo circadiano, e a sonolência vem mais cedo, além de ele ter tendência a dormir menos. Segundo Magda, não há ainda uma explicação muito clara para isso. Uma das hipóteses é de que a glândula pineal, que secreta melatonina (hormônio que regula o sono), calcifique-se. Com vontade antecipada de se recolher e dormindo menos horas, está criado um problema: caso se deite às 19h30min ou 20h, o idoso acordará de madrugada, muito antes do amanhecer. Para evitar esse transtorno, o sugerido é tentar protelar ao máximo a ida para a cama, entretendo-se de alguma forma.
Por que os idosos dormem menos
O sono na velhice merece atenção especial. Segundo Dalva Poyares, neurologista, especialista em sono e professora da Unifesp, o sono tende a se fragmentar durante o processo de envelhecimento, e o idoso está mais sujeito a ter insônia. Uma variedade de motivos pode contribuir para as noites em claro ou com repouso de má qualidade, como o medo da morte ou de doenças e a presença de sintomas depressivos.
As pessoas de idade mais avançada também sofrem mais de apneia obstrutiva do sono (breves interrupções na respiração). Uma apneia leve não é preocupante, e talvez nem precise ser tratada. A realização de exames e a avaliação do médico determinarão a intervenção a ser feita. Além de não permitir um sono reparador, a apneia aumenta o risco para doenças cardiovasculares.
Outro problema que pode aparecer é o movimento periódico das pernas (um dos componentes da síndrome das pernas inquietas) – depois de adormecer, a pessoa movimenta as pernas, o que também contribui para um período de descanso ruim. Ter um ou mais distúrbios de sono tende a piorar a saúde de maneira geral, avisa a médica.
– E existe também o contrário: quanto mais doente você é, pior você dorme. O idoso tem que ter a saúde bem cuidada para poder dormir bem – ressalta Dalva.
Na hora da definição do tratamento, não se deve exagerar nas doses de remédios, principalmente de hipnóticos. Se o idoso ficar muito sedado, pode cair ao se levantar à noite e sofrer fraturas.
Dalva salienta ainda a importância da socialização na velhice. O idoso necessita de contato com familiares e amigos para não ficar isolado. Dispor de um ambiente iluminado ao longo do dia e realizar atividades físicas e mentais, quando for possível, também são elementos importantes do cotidiano que influenciam no sono.
Preste atenção
Sinais que podem demonstrar que o sono não é reparador:
Queixas de noites maldormidas
Sonolência diurna excessiva
Mau humor
Sensação de exaustão
Problemas de memória
Dificuldades de aprendizado
Queda no desempenho escolar, acadêmico ou profissional
Deitar-se na cama e não conseguir dormir. Crianças devem adormecer em até 15 minutos. Adolescentes e adultos, em 30 minutos..
Fonte: https://gauchazh.clicrbs.com.br/saude/vida/noticia/2018/06/como-dormir-bem-em-todas-as-fases-da-vida-da-infancia-a-velhice-cjj04lc740koh01qodi30ki8d.html